Flurandrenolide
| Flurandrenolide | |
|---|---|
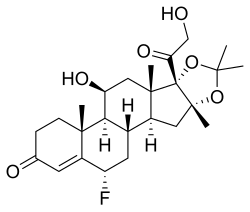 | |
| Nome IUPAC | |
| 6-Fluoro-11,21-dihydroxy-16,17-[(l-methylethylidene)bis(oxy)]-(6α,11β,16α)-pregn-4-ene-3,20-dione | |
| Nomi alternativi | |
| Fludrossicortide, flurandrenolone | |
| Caratteristiche generali | |
| Formula bruta o molecolare | C24H33FO6 |
| Massa molecolare (u) | 436.514 g/mol |
| Numero CAS | |
| Numero EINECS | 216-196-8 |
| Codice ATC | D07 |
| PubChem | 15209 CID 15209 |
| DrugBank | DBDB00846 |
| SMILES | CC1(OC2CC3C4CC(C5=CC(=O)CCC5(C4C(CC3(C2(O1)C(=O)CO)C)O)C)F)C |
| Dati farmacologici | |
| Modalità di somministrazione | Topica |
| Indicazioni di sicurezza | |
Flurandrenolide o fludrossicortide oppure flurandrenolone è uno steroide, più precisamente un corticosteroide fluorato di sintesi, con proprietà di tipo glicocorticoide. Il composto è efficace per via topica, ma presenta scarsa attività sistemica poiché viene rapidamente metabolizzato a livello epatico. Il farmaco viene utilizzato per le proprietà antinfiammatorie, per via topica, nel trattamento di manifestazioni cutanee sensibili ai corticosteroidi.
Chimica
[modifica | modifica wikitesto]Fludrossicortide si presenta come una polvere cristallina impalpabile, bianca o quasi, inodore, praticamente insolubile in acqua ed in etere, moderatamente solubile nell'alcool.
Farmacodinamica
[modifica | modifica wikitesto]Fludrossicortide è un corticosteroide di sintesi che si caratterizza per un'attività antinfiammatoria pronta e protratta nel tempo. La molecola agisce sia sulle vescicole, pustole ed essudazione, tipici fenomeni che si verificano a livello epidermico, che su edema ed infiltrazione, disturbi prevalentemente a carico del derma. Il beneficio terapeutico deriva da una commistione ed integrazione di azione anti-infiammatoria, antiprurito e vasocostrittrice. La molecola stabilizza le membrane cellulari e lisosomiali, impedisce il rilascio di enzimi proteolitici, inibisce l'accumulo di macrofagi nelle zone infiammate, riduce la permeabilità capillare e la formazione di edema, antagonizza l'attività dell'istamina nonché il rilascio di chinina dai substrati, ridurre la proliferazione dei fibroblasti, la deposizione di collagene e la successiva formazione di tessuto cicatriziale.
Farmacocinetica
[modifica | modifica wikitesto]Flurandrenolide quando viene applicata su ampie superfici cutanee o con la tecnica del bendaggio occlusivo, viene assorbita per via epicutanea, anche attraverso la cute normale, potendo così produrre effetti sistemici. Il grado di penetrazione percutanea è variabile da individuo a individuo.[1] L'applicazione su alcune aree espone ad un maggiore grado di assorbimento: ciò avviene in particolare a livello dello scroto, ascelle, palpebre, viso, cuoio capelluto. Altre aree (avambraccio, ginocchio, gomito, palmo, e piante dei piedi) sono meno esposte a questa evenienza.
Una volta assorbito il composto subisce processi di metabolizzazione ad opera di diversi tessuti, ma in particolare da parte del fegato.
Non è noto se flurandrenolide od i suoi metaboliti vengano secreti nel latte umano.
La via di escrezione principale del composto è quella renale e, in misura minore, biliare.
Usi clinici
[modifica | modifica wikitesto]Il composto si è dimostrato particolarmente efficace in alcune specifiche dermatosi acute o croniche, come ad esempio dermatite seborroica, dermatite atopica,[2] psoriasi,[3][4][5][6] fase tardiva della dermatite allergica da contatto, neurodermite localizzata, lichen simplex cronico,[7] fase infiammatoria della xerosi.[8] L'efficacia del trattamento topico può essere aumentata facendo ricorso ad una medicazione occlusiva. La risposta alla terapia può comunque variare considerevolmente da un individuo all'altro in ragione del tipo di preparazione utilizzata, del veicolo, della concentrazione di principio attivo, della malattia da trattare e del sito di applicazione.
Dosi terapeutiche
[modifica | modifica wikitesto]Flurandrenolide è impiegato sotto forma di crema, lozione, unguento alla concentrazione dello 0,0125%.[9]
Il farmaco può essere anche somministrato per applicazione di un cerotto adesivo di polietilene contenente 4 µg di flurandrenolide per cm².[10][11][12][13][14]
La preparazione in crema è adatta per la maggior parte delle dermatosi, mentre gli unguenti possono prestarsi meglio ad una medicazione di tipo occlusivo e sono normalmente utilizzati per il trattamento di lesioni secche e squamose. Il cerotto adesivo può risultare più maneggevole in caso di una lesione localizzata.
Quando si ricorre alla crema bisogna ricordare che l'area da trattare deve essere preventivamente pulita (acqua e sapone sono adeguati allo scopo) ed asciugata, al fine di ridurre il rischio di comparsa di processi infettivi. È sufficiente applicare un film sottile di crema o lozione e strofinare delicatamente la zona interessata.
Una volta ottenuta una risposta favorevole la frequenza di applicazione del prodotto può essere ridotta al minimo necessario per mantenere il risultato ed evitare una ricaduta.
Nell'adulto, nelle prime fasi di applicazione, in genere si provvede a 2-3 applicazioni quotidiane di crema o lozione. Il cerotto adesivo viene invece rimpiazzato ogni 12 ore.
Effetti collaterali ed indesiderati
[modifica | modifica wikitesto]Nel corso del trattamento possono comparire alcuni effetti avversi di tipo locale, comuni anche ad altre molecole della stessa classe, comprendenti senso di bruciore, irritazione, prurito, secchezza della cute, follicoliti, eruzioni acneiche, ipertricosi, ipopigmentazione, atrofia cutanea, dermatite periorale, dermatite allergica da contatto,[15] glaucoma.[16][17]
Se il farmaco viene applicato su vaste aree cutanee, dove siano già presenti lesioni dermiche, oppure viene eseguito un bendaggio occlusivo, o ancora il trattamento viene protratto per periodi di tempo prolungati, esiste il rischio di assorbimento sistemico. Questo rischio è particolarmente rilevante per i lattanti ed i bambini,[18] ma gli effetti collaterali sistemici in corso di trattamento topico con flurandrenolide sono comunque rarissimi. Questi comprendono manifestazioni della sindrome di Cushing, iperglicemia e glicosuria.[19]
Con il ricorso al bendaggio occlusivo possono essere più frequenti anche effetti indesiderati quali: macerazione della pelle, infezione secondaria, atrofia cutanea, strie cutanee e miliaria (una malattia della pelle caratterizzata dalla comparsa di piccole eruzioni cutanee e prurito.
Controindicazioni
[modifica | modifica wikitesto]Flurandrenolide è controindicata nei soggetti con ipersensibilità nota al principio attivo oppure ad uno qualsiasi degli eccipienti presenti nella formulazione farmacologica. È inoltre controindicata in presenza di pustole vacciniche, varicella, lesioni da herpes simplex e tubercolosi cutanea.
Note
[modifica | modifica wikitesto]- ^ H. Osamura, Penetration of topical corticosteroids through human epidermis., in J Dermatol, vol. 9, n. 1, Feb 1982, pp. 45-58, PMID 7047607.
- ^ PJ. Feher, A. Graham; F. Kalz, Topical application of flurandrenolone in the treatment of atopic dermatitis., in Can Med Assoc J, vol. 89, Lug 1963, pp. 82-3, PMID 13944702.
- ^ TA. Labow, J. Eisert; SL. Sanders, Flurandrenolone tape in treatment of psoriasis., in N Y State J Med, vol. 69, n. 24, Dic 1969, pp. 3138-40, PMID 4901183.
- ^ KM. Halprin, K. Fukui; A. Ohkawara, Flurandrenolone (Cordran) tape and carbohydrate metabolizing enzymes. Use in the epidermis of people with psoriasis., in Arch Dermatol, vol. 100, n. 3, Set 1969, pp. 336-41, PMID 4309778.
- ^ GG. Krueger, MA. O'Reilly; M. Weidner; SH. Dromgoole; FP. Killey, Comparative efficacy of once-daily flurandrenolide tape versus twice-daily diflorasone diacetate ointment in the treatment of psoriasis., in J Am Acad Dermatol, vol. 38, 2 Pt 1, Feb 1998, pp. 186-90, PMID 9486672.
- ^ AR. Setaluri V, SR. Clark; . Feldman, Transmittance properties of flurandrenolide tape for psoriasis: helpful adjunct to phototherapy., in J Cutan Med Surg, vol. 4, n. 4, Ott 2000, pp. 196-8, PMID 11231197.
- ^ JW. Bard, Flurandrenolone tape in the treatment of lichen simplex chronicus., in J Ky Med Assoc, vol. 67, n. 9, Set 1969, pp. 668-70, PMID 5388692.
- ^ J. Rivoire, [Treatment of dry dermatoses by a fludroxycorticoid pomade]., in Lyon Med, vol. 215, n. 24, Giu 1966, pp. 1677-8, PMID 5943127.
- ^ M. Yamada, J. Kawamura; Y. Muranushi; K. Minami, [Experience with the clinical use of low-concentrate (0.0125 percent) flurandrenolone ointment and cream (L-86)]., in Acta Dermatol Kyoto Engl Ed, vol. 62, n. 1, Feb 1967, pp. 49-56, PMID 5630464.
- ^ HS. Alden, PC. Cronce, Experiences with the use of flurandrenolone tape in dermatology., in J Med Assoc Ga, vol. 58, n. 10, Ott 1969, pp. 433-5, PMID 5346932.
- ^ F. Ronchese, Flurandrenolone tape therapy., in R I Med J, vol. 52, n. 7, Lug 1969, pp. 389-90, PMID 5257909.
- ^ D. Burrows, Flurandrenolone tape., in Trans St Johns Hosp Dermatol Soc, vol. 55, n. 1, 1969, pp. 103-4, PMID 5804346.
- ^ RJ. Fields, R. Magpantay, Studies with flurandrenolone tape., in Med Ann Dist Columbia, vol. 37, n. 5, Mag 1968, p. 272, PMID 5241414.
- ^ F. Gomez, WF. Schorr, Flurandrenolone tape. A new therapeutic measure in dermatology., in Wis Med J, vol. 67, n. 12, Dic 1968, pp. 596-9, PMID 4883475.
- ^ BM. Hausen, D. Kulenkamp, [Contact allergy to fludroxycortid and cetyl alcohol]., in Derm Beruf Umwelt, vol. 33, n. 1, 1985, pp. 27-8, PMID 3987518.
- ^ RF. Brubaker, JA. Halpin, Open-angle glaucoma associated with topical administraion of flurandrenolide to the eye., in Mayo Clin Proc, vol. 50, n. 6, Giu 1975, pp. 322-6, PMID 1127998.
- ^ M. Kibler-Nockowska, [Adverse effects of topical steroid preparations]., in Pol Tyg Lek, vol. 35, n. 14, Apr 1980, pp. 505-7, PMID 6447288.
- ^ JA. Keipert, The absorption of topical corticosteroids, with particular reference to percutaneous absorption in infancy and childhood., in Med J Aust, vol. 1, n. 19, Mag 1971, pp. 1021-5, PMID 4930660.
- ^ RB. Scoggins, B. Kliman, Percutaneous absorption of corticosteroids: systemic effects., in N Engl J Med, vol. 273, n. 16, Ott 1965, pp. 831-40, DOI:10.1056/NEJM196510142731601, PMID 5825903.








